Ушиб, ссадина, перелом. Как оказать первую помощь ребенку при травме?

Лето для детей — пора школьных каникул, когда с утра до вечера можно играть с друзьями, гонять на велосипеде, играть в мяч и носиться по двору или парку. Причем зачастую мальчишки и девчонки забывают об осторожности. Поэтому ободранные коленки и синяки в это время года – дело обычное. Но, к сожалению, бывают и более серьезные травмы. Как правильно оказать первую помощь ребенку? В новосибирской муниципальной аварийно-спасательной службе (МАСС) дали несколько полезных советов родителям.
Ребенка ударили качели, что делать?
Качели – это нехитрое устройство, знакомое с детства каждому. И малыши, и детки постарше очень любят качели за чувство восторга и полета во время катания. Вместе с тем, когда «крылатые качели начинают свой разбег», они становятся источником повышенной опасности для всех ребят на детской площадке. Жесткая конструкция сидения в сочетании со скоростью – грозный снаряд, который может повлечь серьезный ушиб головы и даже вызвать сотрясение мозга у ребенка.

Как оказать первую помощь ребенку, если он попал под удар качелей? Прежде всего, нужно по возможности успокоить пострадавшего – плач создаст лишнее напряжение в травмированной области. Затем следует наложить холодный компресс на место ушиба (подойдет даже пакет замороженных продуктов из холодильника!). Не переживайте о возможном переохлаждении риск «простудить» ребенка минимален. А вот предотвратить развитие гематомы необходимо. Не давайте малышу пить — если очень просит, смочите ему губы водой.
Если открылось носовое кровотечение, то сухой холод нужно приложить к переносице. Не просите ребенка запрокидывать голову – так кровь не остановишь, однако можно спровоцировать рвоту и кашель.
Если малыш потерял сознание, нужно немедленно повернуть его на бок и поддерживать голову в таком положении, чтобы при возможной тошноте он не захлебнулся рвотными массами.
Обратиться за квалифицированной медицинской консультацией после подобного удара нужно обязательно. Сразу звоните в «скорую», даже если вам кажется, что ребенок отделался легким испугом.
Ребенок упал с велосипеда
Педали кручу, с горы как птица лечу – детство без велосипеда немыслимо! Для маленьких ребят существует беспедальный велосипед, более безопасный. Дети постарше пересаживаются на классический вариант «железного друга», падения с которого – не редкость.

Если ваш егоза является сторонником «лихой» езды, то наверняка вам не раз приходилось лечить его сбитые коленки. Однако, если падение было серьезным чадо жалуется на озноб, боль в ушибленной руке или ноге, то велика вероятность перелома. Диагностика на глаз не может быть стопроцентно достоверной, так как шоковое состояние может притупить болевые ощущения. К слову, переломы у детей встречаются довольно редко приблизительно 10-15 % от общего числа диагностируемых переломов.
Как оказать первую помощь ребенку при подозрении на перелом?
Определить целостность костей может только травматолог по рентгенографическому снимку, который необходимо сделать в течение суток после падения. До этого момента травмированную конечность нужно максимально обездвижить, зафиксировав эластичным бинтом, и наложить холодный компресс.
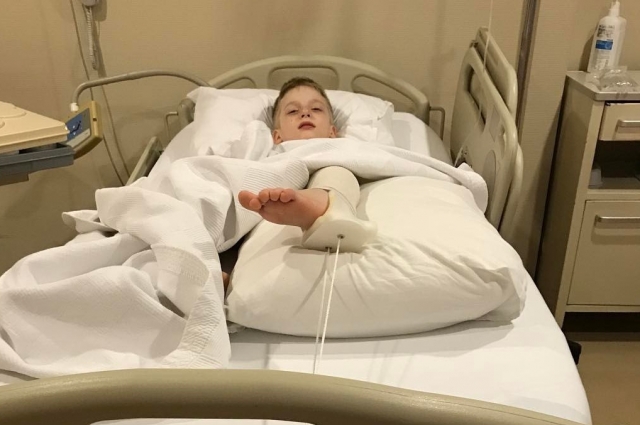
Если малыш жалуется на сильную боль, то ему нужно дать какое-либо болеутоляющее, разрешенные к применению в детском возрасте. Помните, при вывихе или подозрении на перелом следует воздержаться от попыток самостоятельно восстановить физиологическое положение костей. С такой травмой нужно обязательно обратьться к врачу.
Ребенок ободрал коленки
Ободранные коленки – это классика детской травмы. Обычно, к таким явлениям родители относятся спокойно.

Но вот если дело не обошлось банальной ссадиной и колено серьезно пострадало, то мало будет просто пожалеть малыша. Рану нужно обработать. Если она загрязнена, то, прежде всего, нужно очистить ее от пыли и сора, попавших в ткани при повреждении. К слову, кровь сама по себе хорошо очищает рану, но часто этого недостаточно. Обработайте повреждение марлевой салфеткой, смоченной в хлоргексидине. Мазать раневую поверхность раствором зелени бриллиантовой или йодом нельзя! Данными антисептическими растворами можно обрабатывать только кожу вокруг раны, но не саму рану.
Если повреждение было получено от заржавленного металла (например гвоздя) или непоседа поранился осколком стекла, то следует незамедлительно обратиться к медикам – возможно, потребуется укол от столбняка. Увы, но малышу придется пройти через неприятную процедуру сшивания раны, если она оказалась обширной и глубокой.
Ребенок упал с дерева
Покорять ветки деревьев – одно из любимых увлечений детворы. Порою, лазание по деревьям сопровождается гастрономическими интересами сорванцов – всем известно, что летом с ветки можно сорвать яблоки или черемуху. Справедливости ради стоит отметить, что с деревьев юные добытчики падают нечасто, но тем не менее, такое возможно. Самым серьезным последствием такого падения может стать травма позвоночника.

Как оказать первую помощь ребенку после падения с дерева? Если малыш после падения не смог подняться с земли, то первое, что вам нужно сделать – не паниковать. Вызывайте скорую, если подозреваете травму спины и ни в коем случае не перемещайте пострадавшего. Не трогайте его и не пытайтесь сделать его положение более «удобным». При травмах позвоночника любое непрофессиональное действие может только усугубить положение.
Ребенка укусила собака
Укус животного всегда представляет определенную опасность для здоровья, а если укусило незнакомое животное – тем более. Известно, что общее число «укушенных» в России – более 150 тысяч человек ежегодно. И если самым частым местом укуса взрослого человека являются нижние конечности, то у детишек под «прицел» атаки попадают голова, лицо и шея и последствия от укусов могут быть куда серьезнее.
Собаки нападают на детей, прежде всего, из-за детского любопытства, сердобольности и не привитого им чувства здорового страха перед животным. Дети часто нарушают «личное» пространство животных (собаки – существа территориальные), не имея представления о грозящих последствиях. Кроме того, даже самый мирный пес – хищник и защита своей территории и своей добычи у него в крови. Поэтому, не разрешайте малышу подходить к животному в процессе кормления вы не можете знать, в какой момент собаку «замкнет» и она превратится из добродушного «второго ребенка» в неуправляемую ракету с пастью в 42 зуба.

Если несчастье все же произошло, и собака укусила ребенка, прежде всего, следует всеми силами прекратить атаку животного, если вы стали свидетелем этого. Громкий крик, замах палкой (любым предметом, что окажется под рукой), вылитая на животного вода – делайте все, чтобы шокировать и отогнать агрессора. Далее, следует успокоить перепуганного малыша и тщательно промыть рану под тугой струей воды. Чтобы хорошенько вымыть потенциально опасную слюну, можно воспользоваться даже мылом. Затем обработайте рану раствором хлоргексидина и смажьте кожу вокруг зеленкой. Помните, около 15% случаев ранений от зубов животных осложняются присоединением инфекции и развитием воспалительного процесса, и происходит это в течение 8-24 часов после укуса. Поэтому медлить не стоит даже в случае, если «цапнул» свой «бобик» – как можно скорее везите ребенка в неотложку.
Укусить может не только собака, но и кошка, и другие «дачные» животные, в том числе, дикие. Поэтому вне зависимости от того, кто укусил, пострадавшему нужна медицинская помощь.
Как вытащить занозу?
Заноза — наверное, самая распространенная «летняя» травма у детей. Слово «травма» в этом случае наверняка вызовет улыбку на лице читающих. Но только у тех, кто не сталкивался с этой проблемой.

Как вытащить занозу? Распарьте пострадавшее место в ванночке с теплой водой (можно добавить ромашку), включите ребенку мультик, отвлеките от горя любимым лакомством, возьмите себя в руки и вытащите занозу с помощью пинцета или маникюрных щипчиков, предварительно обработанных дезинфицирующим раствором. Если классический способ не подходит, чадо не дается или вы не в силах провести «операцию» – попробуйте воспользоваться ихтиоловой мазью. «Ихтиолка» способствует естественному выходу занозы. Нанесите мазь на очаг поражения и заклейте пластырем. Время от времени нужно проверять, не вышла ли заноза. Обычно это происходит в течение суток.
Если заноза ушла глубоко под кожу, место поражения опухло и стало горячим, наблюдается покраснение – обратитесь к врачу. Не стоит самостоятельно пытаться извлечь инородный предмет в области глаз или лица.
И главный совет: какая бы ситуация не приключилась с ребенком – не паникуйте. Дети остро чувствуют состояние родителей. Лишняя паника может только навредить. Нужно взять себя в руки и оказать пострадавшему первую помощь.
Повреждение связок колена

Любое неаккуратное движение или механическое воздействие может обернуться травмой коленного сустава.
Нормальную функцию коленного сустава обеспечивает связочный аппарат. Его задача заключается в разгибании-сгибании сустава, обеспечении устойчивости. Он взаимодействует с мениском, сухожилиями, мышцами, фиброзной капсулой, поэтому при травме связок часто повреждаются и другие структуры колена.
Коленный сустав окружен пятью видами связок:
коллатеральными (малоберцовая и большеберцовая связки),
крестообразными (задняя и передняя связки),
задними (дугообразные, медиальные, подколенные, латеральные связки и связка надколенника),
коронарными (мениско-бедренная и мениско-большеберцовая связка).
Наибольшую опасность представляет повреждение связок большеберцовой кости и крестообразной связки. При их разрыве слышится хруст или щелчок.
В зависимости от тяжести повреждения связок патологическое состояние классифицируется на три стадии:
1 стадия. Разрываются некоторые волокна соединительной ткани. Боль незначительна,
2 стадия. Частичный разрыв связок. Боль интенсивная, дополняется отеком,
3 стадия. Полный разрыв связок с травмированием мениска, хряща, капсулы и других элементов колена. Боль настолько яркая, что без обезболивающих средств пациент не может лежать, сидеть даже в состоянии покоя. Нога не сгибается в колене.
Причины возникновения
Полный разрыв или частичный надрыв связок колена происходит из-за резкого удара по коленной чашечке. Соединения коленного сустава не выдерживают механического воздействия и повреждаются. Моментально образуется микротрещина. Кроме того, иные повреждения связок колена связаны со следующими факторами:
резкий поворот туловища без изменения положения ног,
быстрое вращение колена,
отведение голени в сторону, вперед или назад во время удара ногой,
внезапная смена направления движения,
резкое сгибание и разгибание сустава,
В основном в группу риска входят спортсмены и любители активного образа жизни – сноубордисты, футболисты, баскетболисты, пловцы брассом.
Симптомы и признаки
Зачастую больные не обращают внимания на отек, покраснение и дискомфорт в колене после травмы и не обращаются к врачу. Они не осознают всю тяжесть и усугубляют свое состояние. Независимо от характера повреждения симптоматика может быть схожа:
усиливается боль в области колена. Болевой синдром становится невыносимым при быстрой ходьбе, беге, подъеме тяжестей, физической нагрузке,
в течение нескольких часов увеличивается отек и припухлость,
задняя поверхность колена синеет,
при движении ощущается нестабильность колена.
Какой врач лечит повреждения связок колена
При получении травмы нужно незамедлительно записаться к травматологу. Доктор осмотрит конечность, попросит сделать элементарные движения ногой и согнуть колено. После этого он даст направление на обследование, а затем разработает схему лечения.
Диагностика
Сразу после травмирования диагностика затруднена. Сначала колено обезболивается путем внутрисуставного введения анальгетика. Через 20-30 минут боль снижается, колено можно выпрямить.
На осмотре травматолог берет во внимание наличие отека и покраснения, изменение формы колена, местное повышение температуры. Он смотрит, ограничена ли подвижность сочленения или всей ноги, уточняет площадь поражения. Пациент ложится на кушетку и расслабляет мышцы нижних конечностей. Врач руками сгибает колено, медленно смещает голень вперед. Повреждение связок подтверждается при ощущении расшатывания коленного сустава относительно бедра. Другой тест предполагает сгибание колена под прямым углом и вытяжение голени вперед. Такая манипуляция дает понять, какая связка нестабильна – латеральная или медиальная.
Для подтверждения травмы связок колена врач дает направление на аппаратную диагностику:
МРТ. Томография дает точный результат относительно состояния мягких тканей.
УЗИ. Ультразвук исследует структуру сустава.
Методы лечения
В первую очередь при повреждениях связок колена нужно грамотно оказать медицинскую помощь. Для этого сустава обездвиживается, прикладывается холод, а конечность приподнимается на возвышенность для уменьшения отека и быстрого оттока крови.
Врачи разрабатывают план лечения в зависимости от степени повреждения. Обойтись без хирургического вмешательства можно, если нет полного разрыва связок. На ногу накладывается гипсовая повязка, которая снимается через полтора месяца. В этот период нужно соблюдать покой.
Если связка разорвана или травмировано одновременно две и более связки, назначается операция. С помощью артроскопического оборудования через небольшие проколы связка сшивается, удаляются деформированные участки хряща, мениска, кости, а затем накладывается шина для фиксации колена.
Результаты
Чем быстрее больной обратиться за медицинской помощью, тем быстрее вылечит и восстановит конечность. Обычно вернуться к обычному ритму жизни удается через 2-3 месяца интенсивной терапии.

Реабилитация и восстановление образа жизни
Большое значение при восстановлении опорно-двигательного аппарата имеет физиотерапия и лечебная гимнастика.
Эффект приносят следующие сеансы ФТЛ: ударно-волновая терапия, электрофорез с лекарственными препаратами, динамические токи, аппликации с парафином. В период иммобилизации конечности физиотерапия уменьшает боль, снимает отек. Для этого попеременно чередуют процедуры УВЧ, электромиостимуляции и лимфодренажного массажа бедра. В активный период после снятия гипса физиотерапия восстанавливает двигательную активность, ускоряет приток крови.
К ЛФК приступают уже на заключительном этапе реабилитации для разработки функций колена.
Образ жизни при повреждениях связок колена
В дальнейшем травматологи рекомендуют укреплять мышцы, носить наколенники при занятиях спортом. Защитные приспособления удерживают колено и предотвращают травму.
Последствия травм колена

Коленный сустав отличается сложным строением. Он состоит из сухожилий, хрящей, связок, большой берцовой и бедренной костей, мышц. Каждый элемент играет определенную роль, отвечая за устойчивость, подвижность и стабильность колена. При травмах риск осложнений всегда имеется и функциональность любого из перечисленных элементов может нарушиться.
К сожалению, зачастую пациенты снисходительно относятся к лечению первичной травмы, поэтому последствия травм колена встречаются часто.
Виды и причины возникновения
Наиболее частые травмы колена – это повреждения и смещение, связок, разрыв или растяжения сухожилий, повреждения мениска или травма и ушиб коленной чашечки.
Недолеченная травма может обернуться многочисленными осложнениями, например:
- скоплением жидкости в суставной полости,
- бурситом,
- хроническим вывихом,
- дегенеративными процессами,
- воспалением мениска,
- гемартрозом,
- воспалением препателлярной сумки.
Среди редких последствий нужно отметить артроз и полный блок коленного сустава. Данные повреждения проявляются как через несколько месяцев после первичной травмы, так и спустя несколько лет.
Главная причина осложнений травм колена – это раннее возобновление двигательной активности. Если не дозировать нагрузку на нижние конечности после травмы, то разрушаются капсульно-связочные элементы, хрящевые структуры, инфильтруютсяпараартикулярные ткани.
Симптомы
Как правило, симптоматика при осложнениях остается такой же, как и при первичной травме. Часто пациент отмечает уменьшение выраженности боли, считая, что травма вылечена. На самом деле боль в области колена через некоторое время вновь усиливается. Сустав опухает, сковывается, амплитуда движений сокращается, а на самом колене растет шишка. Может повыситься местная температура, сгладится контуры и очертания колена.

Иногда заметно посинение или покраснение кожи вокруг коленного сустава. Данное состояние связано с разрывом кровеносных сосудов. Если больной не обратил внимания на первые признаки, то через некоторое время на поврежденную ногу становится невозможным опереться, опорно-двигательные функции нарушаются.
К какому врачу обращаться при последствиях травм колена
Самолечение опасно при подозрении на осложнения, поэтому при первых признаках нужно обратиться к ортопеду. Врач проведет обследование, исключит вероятность перелома коленного сустава, затем назначит лечение.
Методы лечения
Поскольку основной причиной осложнений травм колена является недолеченое воспаление или невосстановленная хрящевая ткань, то терапия направлена на стабилизацию хряща, нормализацию эластичности связок, самой капсулы сустава.
Травмы колена и их последствия лечатся следующим образом:
- приемом медикаментов (спазмалитиков, обезболивающих, противовоспалительных средств, хондропротекторов),
- местными процедурами. В течение первых суток зона повреждения охлаждается, затем, когда отек спадет, применяют согревающие мази, сухое тепло,
- физиотерапией (хорошо себя зарекомендовала УВЧ-терапия, инфракрасное облучение, электрофорез и гидротерапия),
- массажем нижних конечностей,
- иммобилизацией по необходимости. В зависимости от характера осложнений коленный сустав обездвиживается давящей повязкой. Колено фиксируется в полусогнутом положении от середины голени до нижней трети бедра. Повязка не только стабилизирует сочленение, но и предотвратит отек.

Если на снимках обнаружено скопление жидкости в суставной сумке, то производится пункция. На момент лечения выдается больничный лист, т.к. нужно соблюдать постельный режим.
Рекомендуется держать конечность в приподнятом состоянии, например, подложить подушку под ногу. Таким образом, уменьшится поступление крови к очагу боли и снизится отек.
Реабилитация и восстановление образа жизни
От этапа реабилитации зависит успех проведенного лечения, в противном случае последствия могут развиться вновь.
Для восстановления амплитуды движения врач показывает комплекс упражнений, который пациент выполняет дома. Приступить к гимнастике можно через 2-3 недели после основного курса лечения. Цикл ЛФКвозвращает мышечный тонус и двигательную активность, нормализует движение крови внутри коленного сочленения.
Детский травматолог-ортопед

У молодых родителей всегда много вопросов по поводу развития их ребенка. Мы задали самые часто встречающиеся вопросы травматологу-ортопеду «ЕвроМед клиники» Дмитрию Олеговичу Сагдееву.
— Маленького ребенка рекомендуют довольно часто показывать врачу-ортопеду: в месяц, в три месяца, в шесть месяцев, в год. С чем это связано, что именно оценивает ортопед?
— Ортопед смотрит, как развивается опорно-двигательная система ребенка в периоды его активного развития, чтобы вовремя заметить возможные отклонения в ее развитии и скорректировать их. На раннем сроке – в месяц — делаем УЗИ тазобедренных суставов, чтобы не пропустить какую-либо врожденную патологию. В три-четыре месяца УЗИ повторяем для контроля, чтобы увидеть динамику развития сустава.
По результатам ультразвукового исследования врач может заподозрить нарушения формирования и динамики развития тазобедренного сустава.
Врач ультразвуковой диагностики оценивает формирование сустав по специальной шкале (шкале Графа), и далее уже ортопед определяет, требуются ли коррекция лечебной гимнастикой, нужны ли какие-либо физиопроцедуры и т.д.
Чем раньше будут выявлены отклонения в развитии ребенка, тем эффективнее будет лечение.
Примерно в шесть месяцев ребенок начинает садиться, потом он будет вставать, пойдет, и важно знать, как у него сформирован тазобедренный сустав и, если есть нарушения, успеть исправить их до этого момента.
— При обнаружении дисплазии тазобедренного сустава обычно назначают ношение ортопедических конструкций: подушки Фрейка, шины Виленского и т. п. Выглядят они довольно пугающе, и родители боятся, что ребенку будет в них некомфортно.
— Ребенок не будет испытывать дискомфорт. У него еще нет устойчивого понимания, в каком положении должны находиться его нижние конечности поэтому конструкция ему мешать не будет.
При этом, благодаря воздействию этих конструкций ноги ребенка расположены под определенным углом, и в этом положении головка бедренной кости центрируется во впадину, она находится в правильном положении, с нее снимается всякая деформирующая нагрузка, что позволяет суставу правильно развиваться. Если же этого не сделать, то на головку бедренной кости будет оказываться постоянная деформирующая нагрузка, что в конечном итоге повлечет за собой подвывих и вывих бедра. Это будет уже тяжелая степень дисплазии тазобедренного сустава.
— Помимо дисплазии, на УЗИ всегда смотрят формирование ядер окостенения в тазобедренном суставе. Почему нам так важно их правильное развитие?
— Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
— С замедленными темпами оссификации (окостенения, формирования костей) сидеть не запрещается, при условии, что нормально сформирована крыша вертлужной впадины, головка бедренной кости центрирована. Это определяется по УЗИ.
— Что влияет на формирование ядер окостенения, каким образом можно стимулировать их развитие?
— В первую очередь – активность. Поэтому мы рекомендуем заниматься с ребенком лечебной гимнастикой сразу с рождения. Маме нужно ежедневно делать с ребенком гимнастику. Причем важно, что это должна быть обычная нагрузка, так называемая статическая – когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендую набирающую сейчас популярность «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. Такие упражнения способствуют перенапряжению формирующегося мышечно-связочного аппарата ребенка, и создают высокий риск травмы: от растяжения до вывиха с разрывом связок сустава.
С 2,5 месяцев ребенку можно и даже нужно посещать бассейн. Индивидуальные занятия с тренером в воде очень полезны для развития опорно-двигательного аппарата, сердечно-сосудистой и дыхательной систем, тренировки мышц, укрепления иммунитета.
Как вспомогательная процедура полезен массаж.
Также необходим витамин Д, он стимулирует развитие костной ткани. Витамин Д рекомендуется давать практически всем детям до двух лет, а некоторым – и позже. Этот вопрос решается совместно педиатром и ортопедом, врачи подбирают дозировку препарата и длительность его приема. В нашем регионе мало солнечного света, что провоцирует дефицит витамина Д практически у всех детей, что приводит к рахиту. В Сибири у большинства детей, не принимающих витамин Д, присутствуют в той или иной степени проявления рахита.
При наличии показаний врач может назначить физиолечение: магнитотерапию, электрофорез, аппликации с полиминеральными грязевыми салфетками. Это эффективные методики, проверенные временем.
— Врачи говорят, что ребенка нельзя сажать до того, как он сядет сам, ставить, стимулировать на раннее стояние, хождение. С чем это связано?
— Это связано с тем, что у маленького ребенка опорно-двигательная система еще незрелая, и она, и центральная нервная система не готовы к активным осевым нагрузкам. Если мы начинаем ребенка активно вертикализировать, стимулировать его на то, чтобы он сидел, стоял, это может привести к деформации позвоночника, нарушению формирования суставов. На старте они должны развиваться без осевых нагрузок, так заложено природой. Системы, и, в первую очередь, – центральная нервная система, должны созреть, чтобы сигнал от мозга от, так сказать, «центрального компьютера» на периферию доходил неискаженным и ответ, от периферии к центру, тоже был адекватным. Не надо торопиться. Когда эти структуры будут готовы, ребенок сам и сядет, и поползет, и встанет.
— Какие существуют возрастные нормы, когда ребенок садится, встает?
— Определенные нормы, действительно, есть, но не надо слишком акцентировать на них свое внимание. Каждый ребенок развивается по своей индивидуальной программе, не надо подгонять всех под один стандарт. Чтобы оценить его развитие, нужно учитывать множество разных обстоятельств, начиная от особенностей течения беременности и рождения ребенка. Сроки и нормы нужны, я думаю, больше врачам, чтобы адекватно оценить, правильно ли развивается ребенок или нет, и, если есть задержка, вовремя это увидеть и помочь малышу.
Садиться дети начинают примерно в полгода, ползать – в 7-8 месяцев. Классическое развитие: ребенок сначала сел, потом пополз, потом начинает вставать, передвигаться с опорой. Потом, когда почувствовал, что готов, отрывается от опоры и делает первые самостоятельные шаги. Это происходит тогда, когда созрел опорно-двигательный аппарат, адаптировались центральная нервная система, вестибулярный аппарат. И все эти системы научились корректно работать вместе.
— Чем плохи такие приспособления, как ходунки, позволяющие ребенку «пойти» намного раньше, развлекающие его?
— Ходунки сбивают «программу» правильного взаимодействия между центральной нервной системы, вестибулярным аппаратом и опорно-двигательным аппаратом. В ходунках ребенок занимает неестественное положение, он же не делает в них полноценный шаг, а просто висит, отталкивается носочками и передвигается в пространстве. Его мозг и мышцы запоминают эту некорректную программу вертикального положения и передвижения, и впоследствии, когда ребенок пытается начать ходить уже без ходунков, у него срабатывают эти некорректные установки, включаются не те группы мышц, которые должны его удерживать в вертикальном положении, и ребенок падает. После ходунков ребенку очень сложно удерживать равновесие самостоятельно, впоследствии достаточно трудно это скорректировать.
— Еще одна проблема, связанная с тем, что ребенка начали ставить до того, как он был готов, — плоскостопие. Верно?
— Плоскостопие бывает врожденным и функциональным (приобретенным).
Если ребенка ставят слишком рано, у него может развиться неправильная установка стопы. И нередко в результате врачи ставят диагноз плоско-вальгусной деформации стоп. Эта плоско-вальгусная установка стоп обычно не патологическая. На осмотре доктор определяет, подвижная или ригидная (малоподвижная) стопа, и, если стопа подвижная, легко выводится в положение коррекции, тогда мы не говорим о деформации, это просто неправильная установка, которая корректируется лечебной гимнастикой, правильным распределением нагрузок.
Все эти установки, на которые жалуются мамы: загребание носками, кажущееся искривление конечностей, — это следствие перехода ребенка из горизонтального положения в вертикальное и приспособления его к прямохождению. Во время внутриутробного периода развития плод плотно «упакован» внутри матки: руки прижаты к телу, а ноги сложены довольно неестественным для человека образом – стопы повернуты внутрь, кости голени и бедра тоже скручены внутрь, а бедра в тазобедренных суставах, наоборот, максимально разворачиваются наружу. Когда малыш только учится стоять, неправильное положение стоп незаметно, поскольку, разворот его ножек в тазобедренных суставах и скручивание костей бедер и голеней произошло в противоположных направлениях – то есть они скомпенсировали друг друга, и стопы встают как бы прямо. Потом начинает изменяться соотношение в тазобедренном суставе – головка бедра центрируется, и это происходит немного быстрее, чем изменение ротации костей голеней. И в этот период родители замечают «косолапость» и начинают переживать. Но на самом деле, в большинстве случаев, это абсолютно нормальный этап развития, и паниковать, что ребенок как-то ходит неровно, не так ногу ставит, не нужно. Природа умна, она предусмотрела весь механизм развития нижних конечностей, и вмешиваться в этот процесс не стоит. Разумеется, если вас это беспокоит, то имеет смысл обратиться к врачу, чтобы он определил, эти изменения физиологичные или патологические. Если патология – лечим, если физиология – лечить не нужно.
Для профилактики неправильной установки стопы необходима пассивная лечебная гимнастика, выбор правильного ортопедического режима.
Маленький ребенок еще не может активно выполнять прямые пожелания родителей и заниматься гимнастикой сам, поэтому на этом этапе рекомендуется пассивное воздействие: хождение босиком по неровным поверхностям, по траве, по песку, по камешкам (разумеется, следим, чтобы ребенок не травмировался, чтобы поверхности были безопасные). По мере взросления ребенка (примерно после трех лет) переходим к активным занятиям лечебной физкультурой в игровой форме. Например, умываться бежим на пяточках, завтракать – на носочках, в спальню идем, как пингвинчик, мультики смотреть, как мишка. Старайтесь, чтобы ребенку было интересно этим заниматься, и тогда он привыкнет и с удовольствием будет выполнять упражнения сам.
Важен для правильной установки стопы и подбор обуви. Обувь должна быть легкая, с эластичной подошвой, супинатором — выложенным сводом. Если свод на подошве выложен, никаких дополнительных стелек не надо (если врач не прописал). Высота башмачка – до лодыжки (высокие берцы покупать не надо), чтобы голеностоп свободно работал, и могли правильно развиваться короткие мышцы голени – те самые, которые удерживают поперечный и продольный свод стопы.
Для ребенка, начинающего ходить, оптимально, чтобы в обуви были закрытые пяточка и носок – так защищаются пальцы ног от возможных травм, если ребенок запнется.
— Настоящее плоскостопие лечится иначе?
— Да, «настоящее» плоскостопие гимнастикой не вылечить. Если это врожденное плоскостопие, то оно лечится довольно сложно и многоэтапно. Существует множество хирургических методик, которые врач подбирает в зависимости от тяжести случая и его особенностей. Лечение начинается с этапных гипсовых повязок. Есть малоинвазивные оперативные пособия на сухожильно-связочном аппарате с последующим использованием специальных приспособлений – брейсов. Также есть различные оперативные пособия, связанные с вмешательством на суставах стопы, направленные на коррекцию соотношения костей стопы и устранением плоско-вальгусной деформации.
— Почему надо лечить плоскостопие и косолапость?
— Потому что эти нарушения ведут за собой деформацию всего скелета. Снизу вверх, как снежный ком, идут нарушения. Неправильная опора приводит к неправильной установке бедра, изменяется положение таза, страдают коленные суставы, получающие измененную нагрузку. Чтобы выровнять нагрузку на коленный сустав начинает ротироваться бедро, пытаясь вывести какое-то опорное положение. Бедро развернулось, начало вывихиваться из тазобедренного сустава. Чтобы ему не дать вывихнуться, наклонился таз. Наклонился таз – изменился угол наклона позвоночника. Соответственно, изогнулся позвоночник, чтобы голову оставить ровно. В результате: грубые нарушения походки и всего опорно-двигательного аппарата, сколиотические деформации со стороны позвоночника. Угрозы жизни эти состояния не представляют, но качество жизни у человека с ортопедическими проблемами очень сильно страдает.
— Еще один очень частый диагноз, который ставят новорожденным детям, — кривошея. Насколько это серьезная патология?
— Многим детям ставят диагноз «нейрогенная функциональная кривошея», часто ставят подвывих первого шейного позвонка (С1). Чаще всего, это функциональное нарушение, которое проходит самостоятельно при минимальном нашем вмешательстве, и оно не несет никакой угрозы здоровью ребенку.
Дети с функциональной кривошеей наблюдаются совместно неврологом и ортопедом, обычно корригирующей укладки, ортопедической подушки и мягкого фиксирующего воротничка бывает достаточно для того, чтобы эта ситуация разрешилась без всяких осложнений.
Функциональную кривошею важно отделить от врожденной мышечной кривошеи. При подозрении на последнюю в два месяца проводится УЗИ кивательных мышц шеи, что позволяет нам с большой дозой вероятности поставить правильный диагноз. Если при ультразвуковом исследовании выявлены какие-либо изменения в кивательной мышце, то мы начинаем проводить комплексное лечение, направленное на устранение кривошеи и восстановление функциональной способности кивательной мышцы. В лечение входит фиксация головы ортопедическим воротником, назначается курсами физиолечение, направленное на улучшение питания мышц и на восстановление их структуры. При безуспешном консервативном лечении, если деформация нарастает, то после года проводится оперативное лечение врожденной мышечной кривошеи.
Дополнительно
Подвывих в локтевом суставе
Очень частая травма у детей — подвывих головки лучевой кости в локтевом суставе. В локтевом суставе соединяются три кости: плечевая, локтевая и лучевая. Чтобы удерживать эти кости, существуют связки. У маленьких детей связки очень эластичные, рыхлые и легко могут соскользнуть по кости. С возрастом связки укрепляются, и подвивих уже не происходит так легко.
Эта травма случается, когда ребенка резко потянули за руку: папа покрутил, просто резко подняли ребенка за запястья (ребенка надо поднимать, поддерживая за подмышки) или даже бывает, что ведет родитель ребенка за руку, малыш поскользнулся, повис на руке – и происходит подвывих.
В момент травмы можно услышать, как щелкнул сустав. Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Когда надо обращаться к травматологу?
Дети часто падают, ударяются, травмируются тем или иным способом. Как определить, когда можно обойтись пластырем и йодом, а когда надо ехать в травмпункт?
- Любую резаную, колотую рану надо показать доктору. Не стоит заливать рану зеленкой или йодом! Так вы добавите к порезу еще и химический ожог. Не надо прикладывать к открытой ране вату – ее волокна потом крайне сложно удалить из раны. Если место травмы сильно загрязнено – промойте чистой водой. Потом закройте рану чистой тканью (стерильным бинтом, носовым платком и пр.), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
- Если на месте травмы появился заметный отек. Это может говорить о том, что это не просто ушиб, но и перелом, вывих или разрыв связок.
- Если ребенок потерял сознание, даже кратковременно. Это может говорить о черепно-мозговой травме, которая может иметь серьезные последствия.
- Если у ребенка после травмы была рвота. Рвота, тошнота, бледность также указывают на возможность черепно-мозговой травмы.
- Если ребенок ударился головой. Последствия удара головой могут быть не заметны сразу, и при этом иметь очень серьезные последствия.
- Если ребенок ударился животом. При ударе животом возможно повреждение внутренних органов и внутреннее кровотечение.
- Если ребенок упал с высоты (со стула, стола и пр.), упал с велосипеда и т.п. Бывает, что внешне никак не проявляется, а повреждены внутренние органы.
- Если ребенок беспокоится, ведет себя необычно.
Вообще – при любом сомнении лучше перестраховаться и показаться врачу. Травмы у детей – это такой вопрос, когда лучше, как говорится, перебдеть, чем недобдеть. Не надо стесняться, бояться, что вы отвлекаете врачей Скорой помощи или врачей травмпункта по пустякам. Здоровье вашего ребенка – это самое важное!
Осторожно: батут!
Батут – очень популярное у современных детей развлечение. К сожалению, это веселье может привести к серьезным проблемам. Самые частые травмы, которые дети и подростки получают на батутах — компрессионный перелом позвоночника. В последнее время случаев компрессионного перелома позвоночников стало очень много, в том числе — и у тех, кто профессионально занимается батутным спортом.
Безопасного способа нахождения на батутах нет. Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.
Источники:
https://nsk.aif.ru/health/ushib_ssadina_perelom_kak_okazat_pervuyu_pomoshch_rebenku_pri_travme
https://www.dikul.org/bolezni/povrezhdenie-svyazok-kolena/
https://www.dikul.org/bolezni/posledstviya-travm-kolena/
https://euromednsk.ru/patients/articles/detail/detskiy-travmotolog-ortoped/
